Если вы чувствуете постоянную тяжесть в животе, частые поносы или, наоборот, запоры, а после еды начинает болеть живот - это может быть не просто «расстройство желудка». Иногда за этими симптомами скрывается воспаление кишечника. И если вы не знаете, как его распознать, можно долго мучиться, принимая обезболивающие, а болезнь будет прогрессировать.
Что такое воспаление кишечника?
Воспаление кишечника - это не один диагноз, а группа состояний, при которых слизистая оболочка кишечника раздражена, отекает и начинает кровоточить. К ним относятся болезнь Крона, язвенный колит, инфекционные энтериты и дивертикулит. Все они имеют разные причины, но у них есть общие признаки, которые можно заметить даже без анализа крови.
Организм, когда что-то воспаляется, сразу реагирует. Это как пожарная тревога: в кровь выбрасываются сигналы, которые показывают - что-то не так. И именно эти сигналы можно увидеть в анализе крови.
Как анализ крови показывает воспаление?
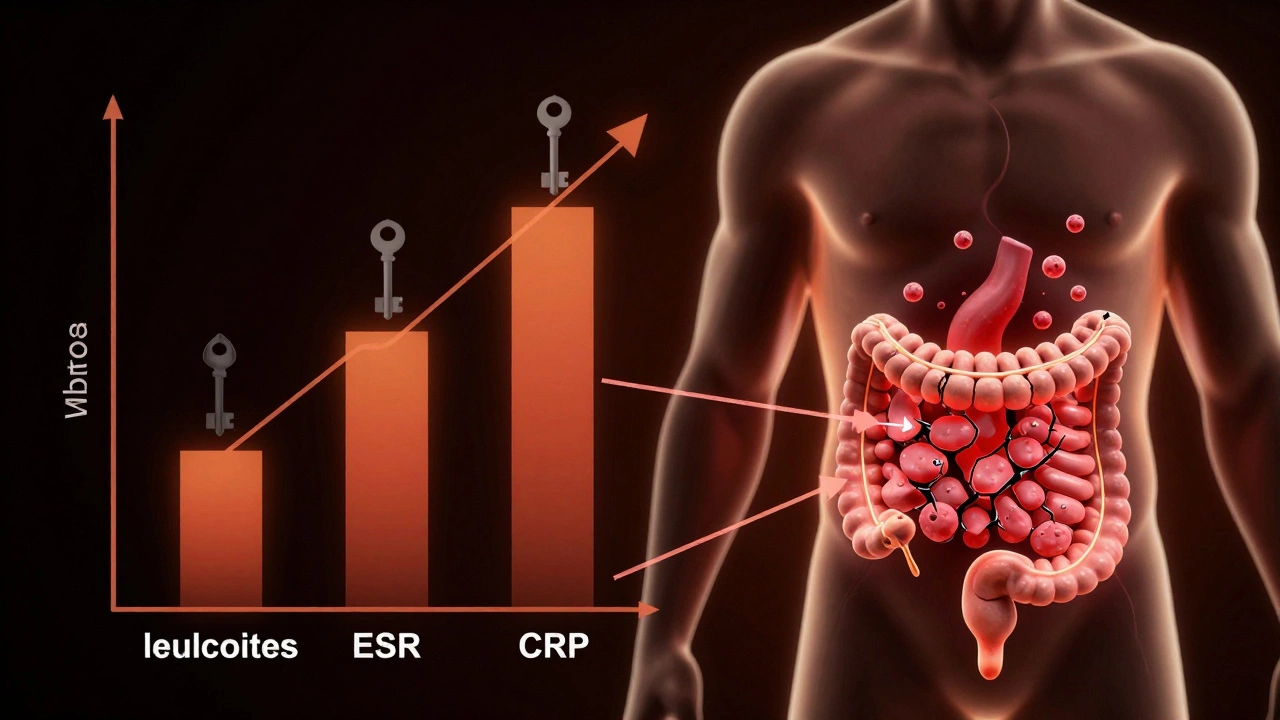
Когда в кишечнике начинается воспаление, организм запускает иммунную реакцию. Лейкоциты - это белые кровяные клетки, которые как солдаты бегут к очагу воспаления. Их количество резко возрастает. Если в вашем анализе крови лейкоциты выше 11×10⁹/л (а норма - 4-9×10⁹/л), это тревожный звонок.
Еще один ключевой показатель - СОЭ (скорость оседания эритроцитов). При воспалении эритроциты слипаются и быстрее оседают. Норма для женщин - до 20 мм/ч, для мужчин - до 15 мм/ч. Если у вас СОЭ 30, 40 или выше - это почти всегда говорит о воспалительном процессе. Особенно если вы не болеете простудой и не сдаете анализ после физической нагрузки.
Еще один маркер - С-реактивный белок (СРБ). Он появляется в крови за несколько часов после начала воспаления. При норме до 5 мг/л, при тяжелом воспалении кишечника он может подскакивать до 50, 100 и даже выше. Это один из самых точных показателей, но его не всегда включают в стандартный анализ. Если вы подозреваете воспаление - обязательно просите его сделать.
Какие симптомы еще должны насторожить?
Анализ крови - это только часть картины. Вот другие признаки, которые часто идут вместе с воспалением кишечника:
- Частый жидкий стул с кровью или слизью - не просто диарея, а именно кровь в кале, которую видно невооруженным глазом.
- Боль в животе, которая не проходит после дефекации - особенно если она локализуется в левой части или внизу живота.
- Потеря веса без диеты - если вы едите нормально, а вес падает на 5-10 кг за пару месяцев, это тревожный сигнал.
- Усталость и слабость - воспаление отнимает у организма энергию, и вы можете чувствовать себя как после тяжелой болезни, даже если спите по 8 часов.
- Лихорадка - температура выше 37,5 °C без признаков простуды - часто сопровождает хроническое воспаление кишечника.
- Потеря аппетита - вы перестаете хотеть есть, даже любимые блюда кажутся невкусными.
Если у вас есть хотя бы три из этих симптомов - не ждите, пока станет хуже. Нужно сдать анализ крови и обратиться к гастроэнтерологу.
Что еще может быть, если анализ крови в норме?
Иногда воспаление кишечника протекает настолько медленно, что анализы крови пока не показывают отклонений. Особенно на ранних стадиях. В таких случаях помогают другие исследования:
- Кал на скрытую кровь - даже если вы не видите крови, она может быть там. Этот тест простой и почти всегда назначают при подозрении на воспаление.
- Кал на дисбактериоз и патогены - инфекции (сальмонелла, кампилобактер, хеликобактер) могут вызывать воспаление, которое не сразу видно в крови.
- Колоноскопия - золотой стандарт. С помощью камеры врач видит, есть ли язвы, эрозии, отеки на стенках кишечника. Это единственный способ точно поставить диагноз язвенного колита или болезни Крона.
- Анализ на антинейтрофильные цитоплазматические антитела (АЦА) - если они положительны, это почти стопроцентный признак язвенного колита.
Но даже если вы сдали все анализы и они в норме - не отмахивайтесь от симптомов. Воспаление может быть локализовано в тонком кишечнике, где колоноскопия не доходит. Тогда нужно сделать капсульную эндоскопию - проглотить камеру, которая снимает кишечник изнутри.
Что делать, если подозреваете воспаление?
Не пытайтесь лечиться самостоятельно. Антибиотики, пробиотики, диеты - все это может временно облегчить симптомы, но не вылечить причину. Вот что нужно сделать:
- Сдайте анализ крови: лейкоциты, СОЭ, СРБ, общий анализ с формулой.
- Сдайте кал на скрытую кровь и на патогены.
- Запишитесь к гастроэнтерологу - не к терапевту, а именно к специалисту по кишечнику.
- Запишите, что вы ели, когда болел живот, как часто ходили в туалет - это поможет врачу понять паттерн.
- Не убирайте из рациона продукты без консультации - диета при воспалении кишечника - это не просто «не есть жирное».
Многие люди годами живут с воспалением, думая, что это «нервы» или «аллергия на еду». Но если не лечить, воспаление может привести к серьезным осложнениям: перфорации кишечника, стриктурам (сужениям), росту опухолей.

Какие продукты могут усугубить воспаление?
Хотя еда не вызывает воспаление кишечника, она может его сильно раздражать. Особенно если вы уже страдаете от хронического воспаления. Вот что стоит ограничить:
- Сладкие напитки и фастфуд - они повышают уровень воспалительных маркеров в крови.
- Молочные продукты - у многих с воспалением кишечника есть непереносимость лактозы, даже если раньше она не была проблемой.
- Орехи, семена, сырые овощи - они могут травмировать воспаленную слизистую.
- Алкоголь и кофе - они усиливают перистальтику и раздражают кишечник.
Но не начинайте голодать. Лучше есть небольшими порциями: вареные овощи, нежирное мясо, рис, овсянку. Диета при воспалении - это не диета для похудения, а способ снизить нагрузку на кишечник.
Почему важно не откладывать диагностику?
В Санкт-Петербурге, как и в других крупных городах, количество людей с воспалительными заболеваниями кишечника растет. В 2024 году в России зафиксировали рост заболеваемости на 18% по сравнению с 2020 годом. Чаще всего диагноз ставят людям в возрасте 20-40 лет - то есть именно тем, кто активно работает, учится, строит жизнь.
Если вы откладываете визит к врачу, вы рискуете попасть в ситуацию, когда лечение уже не ограничится таблетками. Может понадобиться операция. Или вы начнете принимать иммуносупрессоры - сильные препараты с побочками.
А если вы узнаете о воспалении на ранней стадии - можно контролировать его годами, даже без операции. Многие пациенты живут полноценной жизнью, если вовремя начали лечение.
Можно ли определить воспаление кишечника только по анализу крови?
Нет, анализ крови показывает только косвенные признаки - повышение лейкоцитов, СОЭ, СРБ. Это говорит о воспалении в организме, но не о том, где оно находится. Чтобы точно определить, что это воспаление кишечника, нужны дополнительные исследования: кал на кровь, колоноскопия, иногда капсульная эндоскопия. Анализ крови - это первый шаг, а не диагноз.
Если у меня повышенные лейкоциты, значит, это точно воспаление кишечника?
Нет. Повышенные лейкоциты могут быть при инфекции, стрессе, после физической нагрузки, при беременности, даже при приеме некоторых лекарств. Воспаление кишечника - это один из вариантов, но не единственный. Важно смотреть на совокупность симптомов: боль в животе, кровь в кале, потеря веса, усталость. Только тогда можно подозревать именно кишечник.
Как часто нужно сдавать анализ крови при воспалении кишечника?
При постановке диагноза - сначала сдают базовый анализ, потом через 2-4 недели, чтобы увидеть динамику. После начала лечения - раз в 1-3 месяца. Если состояние стабильно - раз в полгода. Если симптомы возвращаются - сдают срочно. Это не раз в год, как общий анализ, а регулярный контроль.
Можно ли вылечить воспаление кишечника навсегда?
Современная медицина не может гарантировать полное излечение при болезни Крона или язвенном колите. Но можно добиться длительной ремиссии - когда симптомы полностью исчезают на годы. Многие пациенты живут без обострений 5-10 лет и дольше, если придерживаются лечения, диеты и регулярных осмотров. Цель - не «вылечить», а контролировать.
Почему у меня анализы в норме, а живот болит?
Воспаление может быть локализовано в тонком кишечнике - там, где кровь не показывает изменений. Или это ранняя стадия, когда маркеры еще не поднялись. Также возможны функциональные нарушения, например, синдром раздраженного кишечника, который не воспалительный, но вызывает похожие симптомы. В таких случаях помогает колоноскопия и капсульная эндоскопия - они видят то, что кровь не видит.